「採血がうまくいかない…」「内出血させてしまって患者さんに申し訳ない」「迷走神経反射が起きた時、どう対応すればいいの?」
そう悩んでいる看護師さんも多いのではないでしょうか?😢
採血は日常業務の一つですが、血管が見えにくい患者さんや緊張している患者さんの採血に苦手意識を持っている方は少なくありません。
この記事では
-
✅ 採血を確実に成功させる7つの基本手順
-
✅ 血管選択のコツと刺入角度の調整方法
-
✅ 内出血を防ぐための駆血帯の適切な使い方
-
✅ 迷走神経反射が起きた時の迅速な対応法
-
✅ 神経損傷を防ぐためのポイント
-
✅ 採血管の正しい順番と理由
-
✅ 採血失敗時の患者さんへの声かけ例
が分かりますよ♪
実は、採血の成功率を上げるには「準備」と「テクニック」、そして「トラブル対応力」の3つがカギなんです!🔑
この記事では、3年目までの看護師さんでも自信を持って採血ができるよう、基本手順から応用テクニック、さらにはトラブル発生時の対応まで、現場で即実践できる知識とスキルを詳しく解説していきます。
👀採血の他の記事を読む
採血のコツ|初心者でも失敗しない!血管が見えない場合の対処法と成功率を上げる5つのポイント
看護師の採血手技完全マニュアル|安全確実な5ステップと失敗防止の3つのポイント
【看護師必見】採血前の準備で成功率が格段にアップ!✨
採血は看護師の日常業務の中でも特に技術の差が出やすい処置です。
しっかりとした準備を行うことで、採血の成功率は格段にアップします!
ここでは、採血前に必要な物品の準備から患者さん情報の確認、そして緊張を和らげる声かけまで、採血を成功させるための準備のポイントをご紹介します。
新人看護師の方も、採血に苦手意識がある方も、この準備をマスターすれば自信を持って採血に臨めますよ💪
採血に必要な物品チェックリスト🧰〜これで準備ミスゼロ!
採血をスムーズに行うためには、必要な物品を事前に揃えておくことが大切です✨
物品はすぐ使える状態で整理し、採血時に片手で簡単に取り出せるよう、適切に配置しておきましょう。
これで採血中に「あれ、これがない!」というパニックを防げます😌

看護rooより画像引用
| 物品名 | 用途 |
|---|---|
| 駆血帯 | 血管を怒張させるために使用します。適切な強さで締めることがポイントです。 |
| 針(翼状針やシリンジ) | 血液を採取するための基本的な器具です。患者さんの状態に応じて選択します。 |
| 採血管(真空管など) | 採取した血液を保存するための容器です。検査内容に応じた種類を準備します。 |
| アルコール綿 | 穿刺部位の消毒に使用します。アルコール過敏の患者さんには別の消毒方法を検討します。 |
| ガーゼ | 針を抜いた後の止血に使用します。圧迫止血が必要な場合に備えて複数枚準備します。 |
| 絆創膏 | 止血後に穿刺部位を保護するために使用します。 |
| 肘枕 | 患者さんの腕を安定させるために使用します。 |
| 手袋 | 感染予防のために着用します。 |
| 針捨て容器 | 針刺し事故防止のために使用します。 |
| トレイ | 物品を整理し、採血時に取り出しやすくするために使用します。 |
成人の場合は通常21~22Gの針を選択しましょう。
23Gより細いと赤血球が壊れて溶血を起こすことがあります。
また、新人のうちは失敗したり針に触れて汚染したりすることもあるので、予備を持っていくと安心です(ただし、大量に持参して患者さんを不安にさせないように注意してくださいね)
患者さん情報の確認ポイント📋〜見落としがちな注意事項
採血前には患者さんの情報をしっかり確認することが、安全で正確な採血につながります👍
見落としがちな確認ポイントをしっかり押さえましょう!
まず、医師からの指示項目と対象者の疾病・病態から採血目的をアセスメントします。
患者さんの氏名やID番号を必ず確認し、検体ラベルと照合することも重要です。
特に血糖値やホルモン値の検査など、採血のタイミングに注意を要する項目がないかも確認しましょう。
患者さんの体調や過去の採血経験、アレルギーの有無なども確認が必要です。
特に血管迷走神経反射の既往がある場合は注意が必要です!また、アルコールやラテックスのアレルギーがないかも確認しておきましょう。
採血が難しい患者さんの場合は、最適な部位について事前に情報を得ておくと良いでしょう。
「いつも採血している場所はありますか?」「どちらの腕が良いですか?」といった質問をすることで、患者さんの希望を尊重し、安心感を与えられます💕
「前回の採血で痛みが強かった場所はありますか?」と尋ねることで、過去の経験を考慮した対応も可能になります。
患者さんの希望や不安も聞き取り、安心して採血を受けられるよう配慮しましょう。
採血前の効果的な声かけ例文集🗣️〜患者さんの緊張を和らげるコツ
採血の各段階で患者さんに声かけを行うことは、不安を和らげ、協力を得るために非常に重要です😊
特に痛みを伴う処置なので、適切な声かけで患者さんの緊張を緩和しましょう。
動作ごとに声かけを 🎯
これまで何度も採血を経験している患者さんでも、苦手な方は多いものです。
看護師からの声かけがなければより不安になってしまいます。採血の際は必ず、以下のような声かけを行いましょう:
-
「血管が見えるように腕を縛りますね」
-
「消毒しますね。少し冷たく感じるかもしれません」
-
「これから針を刺します。チクッとしますが、深呼吸をしてリラックスしてくださいね」
確認事項は忘れずに 🔍
患者さんの様子を確認しつつ、都度声かけをしていきましょう:
-
薬剤に対するアナフィラキシー症状や痛みに伴う迷走神経反射の有無を確認する際:「気分は悪くないですか?」
-
穿刺に伴う神経症状の有無を確認する際:「指先などにしびれはありませんか?」
-
アルコールアレルギーの確認:「アルコール消毒で過去にアレルギー反応が出たことはありませんか?」
優しい言葉遣いと落ち着いた態度で接することで、患者さんの緊張を和らげることができます。
採血が終わった後には「お疲れさまでした」「ご協力ありがとうございました」などのねぎらいの言葉も忘れずにかけましょう💖
看護師の声かけによって、患者さんの気持ちは大きく左右されます。
丁寧な対応を心がけて、不安を最小限に抑えてあげましょう!
採血成功の鍵!正しい血管選択と刺入テクニック 💉
採血の成功率を上げるためには、適切な血管選択と正確な刺入テクニックが不可欠です。
ベテラン看護師は経験から血管を見分ける「目」と「感覚」を養っています。
これから、理想的な血管の特徴から、様々な血管タイプへの対応法、そして確実に成功する刺入角度のコツまでご紹介します。
これらのテクニックを身につければ、採血の成功率がグンと上がりますよ!👍
理想的な血管の特徴とは?🔎 ベテラン看護師が教える見分け方
採血に適した血管を選ぶことは、成功への第一歩です。
意外かもしれませんが、単に「青紫色に見える血管」が最適というわけではないんですよ😉
理想的な血管の特徴は、太くて弾力性のある血管です。
青紫色に見える血管は皮膚表面に近い静脈ですが、必ずしも弾力性があるとは限りません。
弾力性がない血管は針を刺そうとすると逃げてしまい、採血失敗の原因になってしまいます。
血管を見分けるポイントは以下の通りです:
-
触診を活用する:
目視だけでなく、指で触れてみましょう。
特にふくよかな方は、見えなくても触ると太い血管が見つかることがあります。 -
弾力性を確認:
駆血帯を一度外して、触れていた部分に弾力があるか確認すると、血管かどうかが分かります。
「プリッ」とした弾力性を感じる血管が理想的です。 -
肘正中皮静脈を優先:
基本的に前腕屈側の肘正中皮静脈が第一選択です。
肘を軽く曲げて触ると血管の位置や太さがわかりやすくなります。 -
橈側皮静脈を選ぶ:
肘窩部で採血する場合は、橈側皮静脈(肘窩部の親指側)が最も安全とされています。
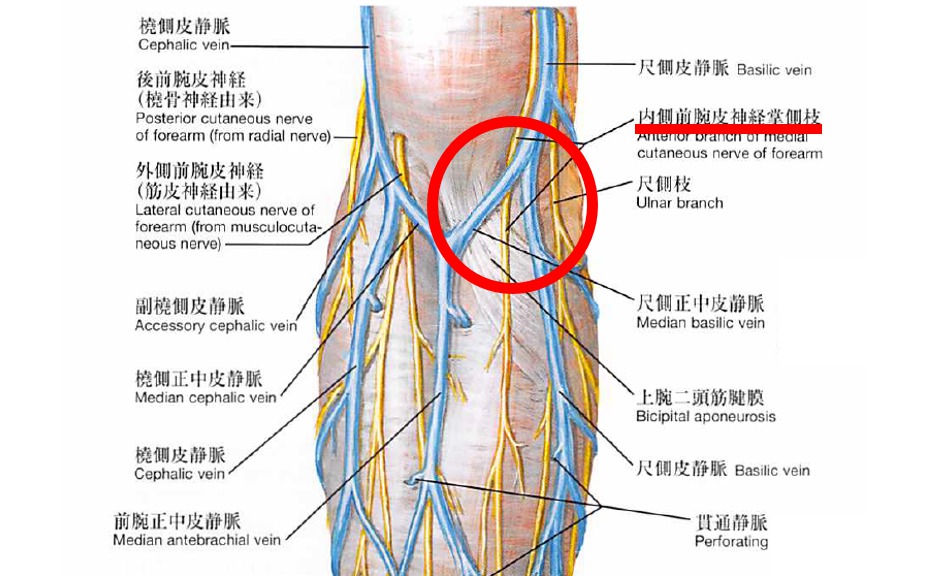
-
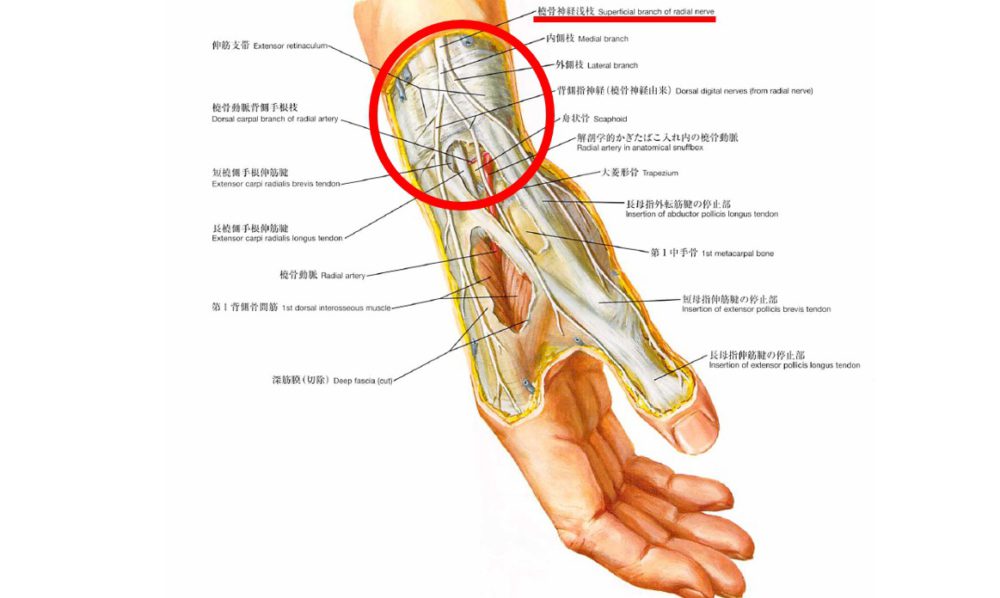
避けるべき部位を知る:
肘窩部内側の尺側皮静脈は太い神経が走行しているため避けましょう。
また、手関節部の橈骨皮静脈も神経損傷のリスクがあるため避けるべきです。
ネッター解剖学アトラスより転載
血管選択のコツは、「見た目より触感」を重視することです。
2、3本の指の腹で血管走行に合わせて触れ、左右に細かく動かして確認してみてください🖐️
血管タイプ別アプローチ法👆〜細い・硬い・見えにくい血管攻略法
患者さんによって血管の状態は様々です。
血管タイプ別のアプローチ法をマスターして、どんな患者さんでも対応できるようになりましょう!
血管が見えにくい場合のアプローチ 👀
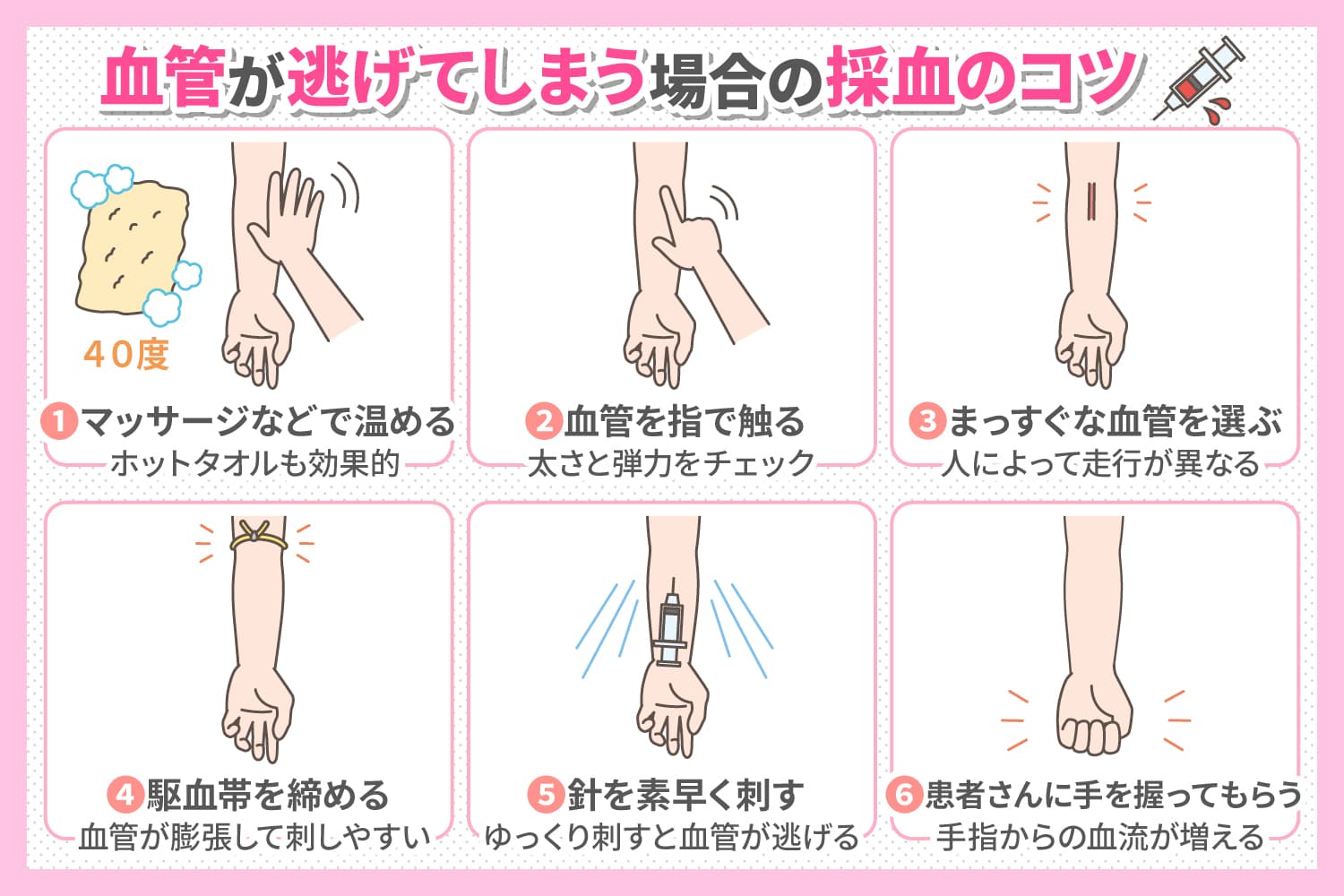
ナスナスより画像引用
-
駆血帯の活用:
穿刺部位より5〜10cm心臓側に駆血帯を巻きます。
ただし、1分以内を目安にし、その場を離れないようにしましょう。 -
温める:
患者さんの手が冷たい場合は、温めることで血管が見えやすくなります。
温かいタオルで包むか、少し温かい水で手を温めてもらうと効果的です。 -
両腕を確認:
焦らずじっくりと両腕を探してみましょう。
場合によっては上肢ではなく下肢の方に適した血管が見つかることもあります。 -
患者さんに聞く:
「いつもどのあたりから採血や点滴をしていますか?」と患者さん自身に聞いてみるのも効果的です。
血管が出にくい患者さんは、血管確保しやすい部位を自分で知っていることが多いです。
細い・硬い血管へのアプローチ 💪
| 血管タイプ | アプローチ法 |
|---|---|
| 細い血管 | ・より細い針(23G)を選択する ・穿刺角度を浅くする(10〜15度) ・駆血をしっかり行い、血管を怒張させる |
| 硬い血管 | ・やや太めの針(21G)を選択する ・刺入時にしっかり固定する ・刺入角度をやや大きく(20度程度)する |
| 蛇行している血管 | ・血管の走行に沿って針を進める ・血管の真上からではなく、やや斜めから刺入する ・親指と人差し指でしっかり固定する |
| 皮膚が厚い場合 | ・皮膚を少し引っ張って伸ばす ・針先を少し強めに押し当てる ・血管の位置を正確に把握してから刺入する |
どうしても適した血管が見つからない場合は、無理をせず他の看護師に相談することも大切です。
経験豊富な先輩に助けを求めることで、患者さんの負担を減らせますよ🙏
刺入角度の極意📐〜一発で成功する角度と固定テクニック
採血を成功させるためには、適切な刺入角度と確実な固定が重要です。
ここでは、一発で成功するための具体的なテクニックをご紹介します✨
最適な刺入角度
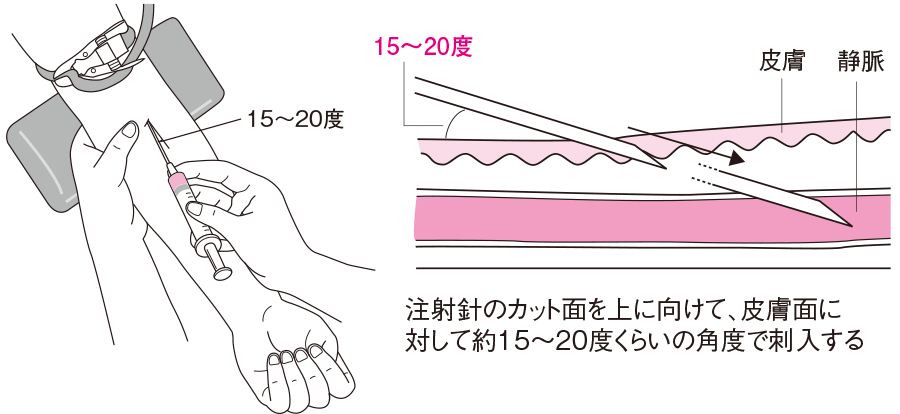
看護rooより画像引用
静脈内注射と同様に、採血時も皮膚面に対して15〜20度の小さな角度で刺入するのがポイントです。
この角度で刺入する理由は、静脈の走行に沿って平行に刺入することで、血管を突き抜く危険性を減らすためです。
大きな角度で刺入すると、わずかな誤差で血管を突き抜けやすくなってしまいます。
刺入する静脈より約1cm末梢の皮膚に、針先のカット面を上に向けて刺入しましょう。
固定テクニックのポイント 👌
-
親指による固定:
非利き手の親指で血管の末梢側を軽く押さえ、血管が動かないようにします。 -
皮膚の引き伸ばし:
非利き手の残りの指で皮膚を引き伸ばし、血管が見えやすく、針が刺入しやすい状態を作ります。 -
利き手の安定:
利き手の小指を患者さんの腕に軽く接触させることで、手の震えを防ぎ、安定した刺入が可能になります。 -
ゆっくりと確実に:
焦らず、ゆっくりと針を進めることが大切です。血管に入ったと感じたら、それ以上針を進めないようにしましょう。
刺入時の注意点 ⚠️
-
針先のカット面は上向き:
針先のカット面を上に向けることで、血管壁を傷つけにくくなります。 -
一定の速度で:
刺入は一定の速度で行います。遅すぎると痛みを感じやすく、速すぎると血管を突き抜ける危険があります。 -
フラッシュバックの確認:
血液のフラッシュバックを確認したら、それ以上針を進めないようにします。 -
固定を維持:
採血中も血管と針の固定を維持し、針が動かないようにしましょう。
これらのテクニックを実践することで、採血の成功率が格段に上がりますよ!
最初は難しく感じるかもしれませんが、繰り返し練習することで自然と身についていきます。
自信を持って採血に臨みましょう💪
採血手順の基本!失敗しない7つのステップ 👩⚕️
採血は看護師の基本的な技術ですが、手順を一つひとつ確実に行うことが成功への近道です。
ここでは、採血を成功させるための7つのステップを、準備から血管選択、穿刺と採血管の扱い方、そして抜針と止血まで段階的に解説します。これらのステップを確実に実践することで、採血の失敗を減らし、患者さんの負担を最小限に抑えることができますよ。
それでは、失敗しない採血の手順をマスターしていきましょう!🌟
STEP1-3:準備から血管選択まで🔄〜基本の「き」
採血の成功は、最初の3ステップで大きく左右されます。
ここでは、準備から血管選択までの基本をご紹介します。
この「き」の部分をしっかり押さえることが、採血成功への第一歩です!✨
STEP1:患者確認と説明 🔍
採血を始める前に、必ず患者さんの確認を行いましょう。
フルネームで名乗っていただき、リストバンドやカルテと照合します。
間違った患者さんから採血してしまうと、検査結果に重大な影響を及ぼす可能性があります😱
患者さんへの説明も重要です。以下のポイントを簡潔に伝えましょう:
-
採血の目的
-
これから行う手順の概要
-
協力してほしいこと(例:腕をまっすぐ伸ばす、力を抜くなど)
-
痛みを感じるかもしれないこと
「少し痛みがありますが、できるだけ短時間で終わらせますね」などと声をかけると、患者さんの不安軽減につながります💕
STEP2:物品準備と環境整備 🧰
採血に必要な物品をすべて準備し、使いやすく配置しましょう。
必要な物品は以下の通りです:
| 必要物品 | 準備のポイント |
|---|---|
| 駆血帯 | 清潔に保ち、締めやすい位置に置く |
| 手袋 | 自分のサイズに合ったものを用意 |
| アルコール綿 | 複数枚準備しておく |
| 針・ホルダー | 患者に合わせたサイズを選択 |
| 採血管 | 検査項目に合わせて正しい順番で準備 |
| 絆創膏 | アレルギーがある場合は代替品も用意 |
| 廃棄容器 | 針捨て容器を手の届く位置に置く |
環境整備も忘れずに行いましょう。
採血時は患者さんのプライバシーを守れる環境を整え、十分な照明を確保します。
また、採血中に患者さんが倒れた場合に備えて、ベッドやリクライニングチェアでの採血が望ましいです🛏️
そのような環境を整えるのが難しいときは「採血で気分が悪くなったことはありますか?」と確認して、「ある」と答えた人だけベッドで行うのも手です。
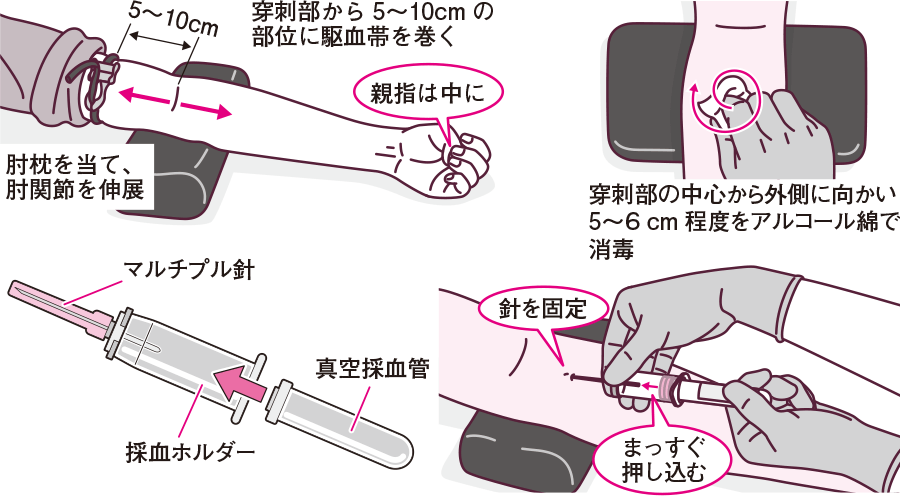
STEP3:適切な血管の選択と駆血 🔎
採血に適した血管を選ぶことは非常に重要です。
基本的には前腕の正中静脈、尺側皮静脈、橈側皮静脈から選択します。
血管選択のポイント:
-
まずは目視で確認し、次に触診で血管の弾力や太さを確認する
-
太くて真っ直ぐな血管を選ぶ
-
分岐部や弁のある部位は避ける
-
内出血や硬結のある部位は避ける
-
点滴側の腕は避ける
駆血帯は穿刺部位から約10cm心臓側に巻きます。
きつすぎず緩すぎない程度に締め、患者さんに「グーパー運動」をしてもらうと血管が怒張しやすくなります👊
ただし、駆血時間は1分以内を目安にしましょう。長時間の駆血は血液データに影響を与える可能性があります⏱️
STEP4-5:穿刺と採血管の扱い方🩸〜ここで差がつく!
採血の成功を左右する重要なステップが穿刺と採血管の扱い方です。
ここでのテクニックが採血の「上手さ」を決めると言っても過言ではありません!
正確な穿刺と適切な採血管の取り扱いで、スムーズな採血を目指しましょう💪
STEP4:穿刺テクニック 💉
穿刺は採血の中で最も技術が必要な部分です。
以下のポイントを押さえて行いましょう:
-
穿刺部位の消毒:
アルコール綿で穿刺部位を中心から外側に向かって消毒します。
消毒後は完全に乾燥させましょう(乾かないと痛みの原因になります)。
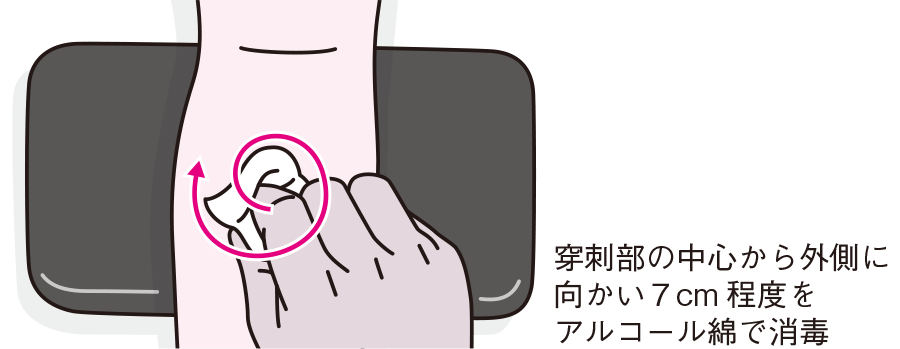
※アルコール綿にアレルギーがあるかどうかを聞いてください!
-
針の準備:
針とホルダーをしっかり接続し、針のキャップを外します。
この時、針先を汚染しないように注意しましょう。 -
血管の固定:
非利き手の親指で穿刺部位より2〜3cm末梢側の血管を固定します。
皮膚を軽く引っ張ると血管が動きにくくなります👍 -
穿刺角度と方向:
血管に対して15〜30度の角度で、針の切り口を上にして穿刺します。
血管の走行に沿って針を進めることが重要です。 -
フラッシュバックの確認:
血液が針基に見えたら(フラッシュバック)、それ以上針を進めないようにします。
進めすぎると対側の血管壁を貫通してしまいます⚠️
穿刺のコツは「迷わず、でも焦らず」です。自信を持って一定の速度で穿刺すると、患者さんの痛みも少なくなります。
穿刺に失敗した場合は、無理に針を動かさず、一度抜いて別の部位で再度試みましょう。
同じ部位での「探り穿刺」は避けてください😣
看護rooより画像引用
STEP5:採血管の取り扱い 🧪
採血管の取り扱いも採血成功のカギを握っています。
以下のポイントに注意しましょう:
-
採血管の順番:
採血管には正しい順番があります。
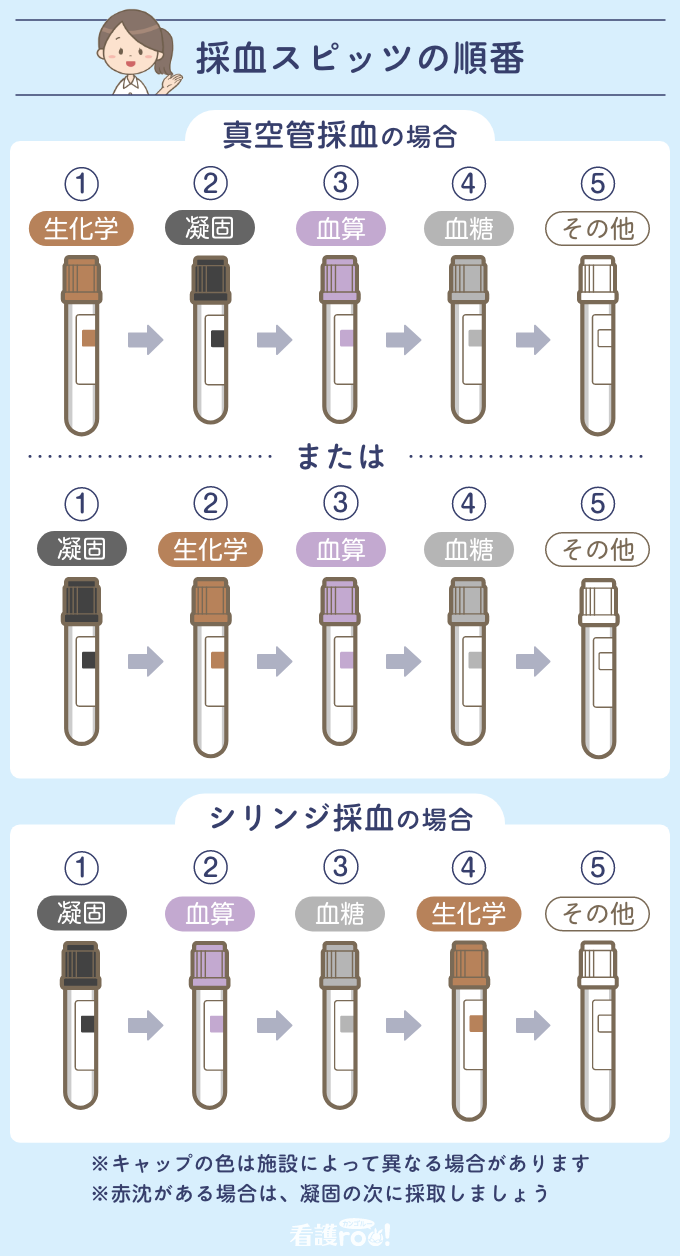 真空管とシリンジで順番が違うので注意です!
真空管とシリンジで順番が違うので注意です! -
採血管の装着:
ホルダーに採血管をセットする際は、針が血管内にあることを確認してから行います。
採血管は奥まで押し込み、血液が自然に流れ込むのを待ちます。
シリンジの場合は一定速度で血を取ります。 -
採血管の交換:
採血管が満たされたら、次の採血管に交換します。
この時、針が動かないよう注意しましょう。
採血管を抜く際は、ホルダーをしっかり固定して行います。 -
採血量の確認:
各採血管には適切な採血量があります。
ラインまで血液が入っていることを確認しましょう。
量が少ないと検査結果に影響が出ることがあります。 -
採血管の混和:
採血後は採血管を指定された回数だけ穏やかに転倒混和します。
強く振ると溶血の原因になるので注意しましょう🔄
採血管の取り扱いは、検査結果の正確性に直結します。特に凝固検査用の黒キャップは正確な量が重要なので、ラインまでしっかり採血しましょう。
また、採血中は針が抜けないよう、ホルダーをしっかり保持することも大切です👌
看護rooより画像引用
STEP6-7:抜針と止血の正しい方法🩹〜内出血を防ぐコツ
採血の最終段階である抜針と止血は、内出血予防や患者さんの安全確保のために非常に重要です。
ここでのケアが適切かどうかで、採血後のトラブルが大きく変わってきます。
内出血を防ぎ、患者さんに安心していただくための正しい方法を身につけましょう!🌈
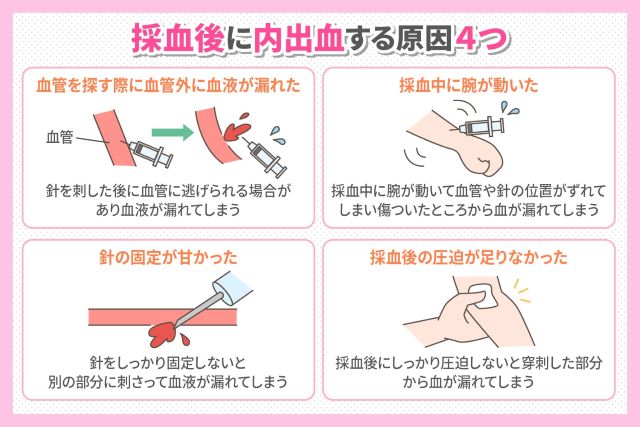
ナスナスより画像引用
STEP6:正しい抜針テクニック 👐
抜針は採血の最終段階ですが、ここでのミスが内出血の原因になることも多いです。
以下のポイントを押さえて行いましょう:
-
駆血帯の解除:
最後の採血管を抜く前に、必ず駆血帯を外します。駆血帯を付けたまま抜針すると、内出血のリスクが高まります。 -
ガーゼの準備:
抜針前に清潔なガーゼを用意し、すぐに圧迫止血できるよう準備しておきます。 -
抜針の角度:
刺入したときと同じ角度でゆっくりと針を抜きます。角度を変えると血管壁を傷つけ、内出血の原因になります。 -
素早い圧迫:
針を抜いたらすぐに乾いたガーゼで穿刺部位を圧迫します。この時、患者さんの腕をまっすぐに伸ばしてもらいましょう。 -
針の処理:
抜いた針はリキャップせず、直ちに針捨て容器に廃棄します。針刺し事故防止のため、この手順は厳守しましょう🚫
抜針時のコツは「素早く、でも丁寧に」です。特に高齢者や抗凝固薬を服用している患者さんは内出血しやすいので、より慎重に行いましょう。
また、抜針時に「深呼吸してください」と声をかけると、患者さんの緊張が和らぎ、スムーズに抜針できることがあります😌
STEP7:効果的な止血と観察 🔍
採血後の適切な止血と観察は、合併症予防のために非常に重要です:
-
圧迫止血の方法:
穿刺部位を2〜3分間しっかり圧迫します。
この時、指で押さえるのではなく、ガーゼ全体で面として押さえるのがポイントです。 -
圧迫の強さ:
強すぎず弱すぎない適度な圧で圧迫します。
目安としては、動脈の拍動が少し感じられる程度が適切です。 -
止血確認:
圧迫後、ガーゼを少し持ち上げて出血が止まっているか確認します。
まだ出血が続いている場合は、さらに2〜3分圧迫を続けます。 -
絆創膏の貼付:
出血が止まったことを確認してから絆創膏を貼ります。
アレルギーがある患者さんには、非アレルギー性の絆創膏や紙テープを使用しましょう。 -
患者さんへの説明:
「30分程度は重いものを持ったり、穿刺部位を強く曲げたりしないでください」と説明します。
また、「内出血や痛みが強くなったら教えてください」と伝えることも大切です。 -
最終確認:
採血後、患者さんの状態を観察します。
特に初めての採血や採血に不安がある患者さんは、気分不良を起こすことがあるので注意しましょう。
止血が不十分だと内出血の原因になるだけでなく、患者さんが帰宅後に出血が再開する可能性もあります。
特に抗凝固薬を服用している患者さんは止血に時間がかかるので、十分な圧迫時間を確保しましょう⏱️
採血後は必ず「大丈夫ですか?」と患者さんに声をかけ、気分不良がないか確認することも忘れないでください。
丁寧な声かけと観察が、安全な採血の締めくくりとなります💖
採血トラブルを防ぐ!駆血帯の正しい使い方と注意点 🔍
採血において駆血帯の使い方は成功率を大きく左右する重要なポイントです。
適切な駆血時間、締め方、位置を守ることで、採血のトラブルを未然に防ぎ、患者さんの負担を減らすことができます。
また、正確な検査結果を得るためにも駆血帯の正しい使用法をマスターすることは必須です。
ここでは、駆血帯使用時の時間管理から締め方のコツ、よくある失敗例とその対策までを詳しく解説します。
これらのポイントを押さえて、採血技術をさらに向上させましょう!💉

駆血時間の目安⏱️〜長すぎると検査値に影響が!
駆血帯を巻く時間は、採血の成功だけでなく検査結果の正確性にも大きく影響します。
適切な駆血時間を守ることが、正確な検査データを得るための基本です🧪
駆血時間の基本ルール
駆血時間は1分以内が基本です。
長くても2分以上は絶対に避けましょう!
駆血時間が長くなると、うっ血状態が続くことで血液の性状に変化が生じ、検査データに影響を与えてしまいます。
特に凝固系の検査では重要なポイントです⚠️
具体的には、駆血時間が長くなることで以下のような影響があります:
-
血液濃縮による検査値の上昇
-
血液凝固の促進
-
赤血球の溶血リスク増加
-
電解質バランスの変化
採血が長引いた場合の対処法
採血が難しく時間がかかりそうな場合は、以下の対応を心がけましょう:
-
一度駆血帯を外し、30秒ほど待ってから再び装着する2
-
血管を見つけたら、素早く穿刺できるよう準備を整える
-
複数の採血管を使用する場合は、駆血帯を緩めた状態で採血を続ける
検査項目別の注意点
検査項目によっては、駆血時間の影響を特に受けやすいものがあります:
| 検査項目 | 駆血時間の影響 | 注意点 |
|---|---|---|
| 凝固系検査(PT、APTT) | 非常に影響大 | 可能な限り短時間で採血を完了 |
| 電解質(K、Ca) | 影響大 | 長時間の駆血で数値上昇の可能性 |
| 血糖値 | 影響あり | 駆血時間が長いと値が変動 |
| 血算 | 比較的影響小 | ただし長時間駆血は避ける |
採血の際は、「1分以内」を常に意識して手技を行うようにしましょう。
タイマーを使うなど、時間管理の工夫も効果的です⏰
駆血帯の締め方と位置🎯〜強すぎず弱すぎずの絶妙バランス
駆血帯の締め方と位置は、採血の成功率に直結する重要なポイントです。
適切な圧力と位置で血管を怒張させることで、スムーズな採血が可能になります👍
最適な締め付け強さ
駆血帯の適切な圧力は約40mmHgが目安です。
これは「静脈の血流を適度に遮断しつつ、動脈の血流は妨げない」絶妙なバランスの圧力です。
締め付けの強さを判断するポイント:
-
動脈の拍動が触知できる(動脈血流が保たれている)
-
静脈が適度に怒張している
-
患者さんが強い痛みやしびれを感じていない
締め過ぎのサインとしては、腕の肌の色が悪くなる・白っぽくなるなどの変化が見られます。
患者さんから「痛い」「しびれる」などの訴えがあった場合は、すぐに緩めるようにしましょう😣
最適な位置
駆血帯は穿刺予定部位から5〜10cm心臓側(中枢側)に巻くのが適切です。
この位置が静脈の怒張を最も効果的に促します。
位置が近すぎると十分な怒張が得られず、遠すぎると効果が薄れてしまいます。
また、肘関節の近くに巻くと、関節の動きで締め付けが変わってしまうことがあるので注意が必要です🧐
効果的な駆血のコツ
-
駆血帯を巻く前の準備:
新しい駆血帯はアルコールで表面を拭き、よく伸ばしておくと滑りにくくなります -
巻き方のテクニック:
-
平らに巻く(よじれや重なりがないように)
-
皮膚を挟まないよう注意する
-
衣服の上からではなく、直接皮膚に巻く
-
-
患者さんへの配慮:
-
「きつくないですか?」と必ず確認する
-
長袖の場合は、腕まくりではなく脱いでもらうことを検討する
-
適切な締め付けと位置を意識することで、採血の成功率が格段に上がりますよ✨
駆血帯あるある失敗例と対策法❌〜これで失敗知らず!
採血時の駆血帯使用には、経験豊富な看護師でもよく遭遇する「あるある」失敗があります。
これらの失敗パターンを知り、対策を講じることで、採血技術を向上させましょう🔝
よくある失敗パターン①:駆血帯が外れる・緩む
原因:
-
新品の駆血帯は特に滑りやすい
-
結び方が不適切
-
患者さんの腕の形状(円錐形など)
対策:
-
新しい駆血帯は使用前にアルコールで表面を拭き、よく伸ばしておく
-
確実な結び方をマスターする(二重結びなど)
-
腕の形状に合わせて位置を微調整する
-
滑り止め付きの駆血帯を使用する
よくある失敗パターン②:締めすぎ・緩すぎ
締めすぎの問題点:
-
患者さんの痛み・しびれ
-
動脈血流も遮断され、血管が怒張しない
-
皮下出血のリスク増加
緩すぎの問題点:
-
血管が十分に怒張しない
-
穿刺が難しくなる
-
採血に時間がかかり、駆血時間が長くなる
対策:
-
40mmHgを目安に締める練習をする
-
腕の色の変化に注意する
-
「グーパー運動」を活用して血管の怒張を促す
-
患者さんの感覚を必ず確認する
よくある失敗パターン③:駆血時間の管理ミス
原因:
-
血管確保に時間がかかる
-
複数の採血管を使用する際の時間管理
-
駆血時間を意識していない
対策:
-
タイマーを活用する
-
1分を超える場合は一度駆血帯を外し、30秒ほど待ってから再度装着する
-
血管が確認できたら素早く穿刺する準備を整える
-
複数の採血管を使用する場合は、最初の採血管で血液が確認できたら駆血帯を緩める
よくある失敗パターン④:服の上からの駆血
問題点:
-
適切な圧がかけられない
-
腕まくりによる二重の締め付け
-
採血後に服を下ろした際の出血リスク
対策:
-
可能な限り服を脱いでもらう
-
どうしても服の上から行う場合は、締め付けの強さに特に注意する
-
採血後は服を下ろす前に十分な止血を確認する
採血失敗時の対応
採血に失敗した場合は、冷静に対応することが大切です:
-
患者さんへの謝罪と説明:「申し訳ございません。別の部位でもう一度採血させていただいてもよろしいでしょうか」
-
失敗の原因を分析する:駆血帯の使い方に問題がなかったか振り返る
-
再採血時は異なる部位を選択し、駆血帯の使い方を改善する
駆血帯の使用は基本中の基本ですが、適切に使いこなすことで採血の成功率は格段に上がります。
これらの「あるある」失敗を意識して、日々の採血技術を磨いていきましょう💪
採血後の合併症と対応法〜内出血・神経損傷を防ぐコツ 🆘
採血は日常的な看護技術ですが、適切な対応を怠ると内出血や神経損傷などの合併症を引き起こす可能性があります。
これらの合併症は患者さんに不快感や痛みを与えるだけでなく、重症化すると日常生活にも支障をきたすことがあります。
ここでは、採血後に起こりうる合併症の予防法と対応策について解説します。
適切な止血テクニックや神経損傷の早期発見、そして患者さんに安心していただくためのアフターケアまで、合併症を最小限に抑えるためのコツをマスターしましょう!
内出血を最小限に抑える止血テクニック🩹〜プロの技伝授
採血後の内出血(皮下血腫)は、見た目の問題だけでなく患者さんに痛みや不安を与えることがあります。
内出血を防ぐためには、適切な止血テクニックが不可欠です✨
正しい圧迫止血の方法
内出血の主な原因は止血が不十分なことです。以下のポイントを押さえて確実な止血を行いましょう:
-
圧迫時間を守る:
通常は2~3分しっかりと圧迫します。
抗凝固薬や抗血小板薬を服用している患者さんは10分程度と長めに止血を行いましょう。 -
圧迫方法:
指の腹全体で面として押さえるのがポイントです。
爪先で押さえると局所的な圧迫になり、効果的な止血ができません。 -
圧迫の強さ:
強すぎず弱すぎない適度な圧で圧迫します。
目安としては、動脈の拍動が少し感じられる程度が適切です。 -
患者さんへの説明:
多くの患者さんは止血の重要性を理解していないことがあります。
「血管に穴があいているので、その穴から血が漏れて皮膚の下に溜まるのを防ぐために押さえてください」と具体的に説明すると効果的です。 -
揉まないよう注意:
採血部位を揉むと血液が固まりにくくなり、内出血の原因になります。
必ず「揉まずに押さえるだけにしてください」と伝えましょう。
内出血リスクの高い患者さんへの対応
以下のような患者さんは内出血のリスクが高いため、特別な配慮が必要です:
| リスク要因 | 対応策 |
|---|---|
| 抗凝固薬・抗血小板薬服用中 | ・止血時間を10分以上に延長 ・止血バンドの使用を検討 ・内出血の有無を慎重に確認 |
| 高齢者 | ・皮膚が薄いため優しく圧迫 ・止血確認を丁寧に行う |
| 出血傾向のある疾患 | ・医師と相談の上で採血実施 ・止血バンドの使用 ・内出血部位をマーキングして経過観察 |
内出血が起きてしまった場合の対応
内出血が発生してしまった場合は、以下の対応を行いましょう:
-
冷却:
内出血部位を氷枕などで冷やします。 -
説明:
患者さんに「2、3日で吸収されること」を説明し、不安を取り除きます。 -
経過観察:
特に抗凝固薬を服用している患者さんの場合は、内出血部位をマーキングして経過観察します。 -
異常時の対応:
強い痛みやしびれ、内出血の拡大が継続する場合は、速やかに医師に報告しましょう。
止血バンドを使用すると、患者さんも看護師も手を使わずに確実な圧迫止血ができるため、内出血予防に効果的です。
特に出血傾向のある患者さんや意識のない患者さんには積極的に使用を検討しましょう。
神経損傷のサインと緊急対応📢〜見逃してはいけない症状
採血による神経損傷は頻度としては稀ですが(1万回~10万回に1回程度)、発生すると患者さんのQOLに大きく影響する可能性があります。
特に正中神経損傷は第1〜4指に疼痛や痺れを誘発させることが多いため、早期発見と適切な対応が重要です。
神経損傷のサイン
以下のような症状が現れた場合、神経損傷の可能性があります:
-
電撃痛:
採血時に「ビリッ」とした電気が走るような強い痛みを訴える場合。 -
放散痛:
穿刺部位から手指へ拡がるような痛みやしびれ。 -
持続する症状:
採血後も痛みやしびれが持続する場合。 -
運動障害:
指の動きに異常がある場合(特に「猿手」と言って親指と他の指の対面運動ができない状態は正中神経損傷の典型的な症状です)。
神経損傷を疑った場合の緊急対応
神経損傷が疑われる場合は、以下の対応を迅速に行いましょう:
-
針をすぐに抜く:
患者さんが異常な痛みを訴えた場合は、それ以上針を進めず、すぐに抜きます。 -
症状の確認:
痛みの性質、部位、しびれの範囲などを詳しく確認します。 -
運動機能の確認:
指の動きに問題がないか確認します(特に親指と人差し指でOKサインができるかチェック)。 -
医師への報告:
神経損傷が疑われる場合は、自己判断せず必ず医師に報告し、診察してもらいましょう。 -
記録:
発生状況、症状、対応を詳細に記録します。
神経損傷を防ぐためのポイント
神経損傷を予防するためには、以下のポイントに注意しましょう:
-
解剖学的知識:
神経の走行を理解し、リスクの高い部位(特に肘窩部内側の尺側皮静脈や手関節部の橈骨皮静脈)は避けます。 -
適切な角度:
針を刺す際は浅い角度(15〜30度)で、かつ深くまで針を進めないようにします。 -
患者さんの反応に注意:
穿刺時の患者さんの表情や反応を観察し、異常な痛みの訴えがあればすぐに中止します。 -
採血器具の固定:
採血ホルダーはしっかり固定し、真空採血管挿入時に針先が動かないようにします。
神経損傷は一度発生すると完全回復まで時間がかかることがあり、場合によっては永続的な症状が残ることもあります。
そのため、予防が何よりも重要です。
解剖学的知識を常に更新し、丁寧な手技を心がけましょう💪
採血後のアフターケア🌟〜患者さんに喜ばれる細やかな配慮
採血後のアフターケアは、合併症予防だけでなく患者さんの安心感や満足度にも大きく影響します。
細やかな配慮で患者さんに「この看護師さんは丁寧だな」と思ってもらえるようなケアを心がけましょう💕
採血後の注意事項の説明
採血後は以下の点を患者さんに説明しましょう:
-
当日の注意:
「採血当日は採血をした方の腕では重い荷物を持つことや激しい運動をすることは控えてください」と具体的に伝えます。 -
異常時の対応:
「内出血や痛みが強くなったら教えてください」と伝え、異常時の連絡先を明確にします。 -
内出血についての説明:
内出血が生じた場合でも「通常数日で自然吸収され、心配はありません」と安心させましょう。
患者さんの状態確認
採血後は患者さんの状態を必ず確認します:
-
気分不良の確認:
「大丈夫ですか?」「気分は悪くないですか?」と声をかけ、迷走神経反射の兆候がないか観察します3。 -
止血の確認:
止血が完了したことを確認してから患者さんを帰します。特に抗凝固薬服用中の患者さんは慎重に確認しましょう。 -
採血部位の観察:
内出血や腫れがないか最終確認します。
特別な配慮が必要な患者さんへのケア
以下のような患者さんには特別なアフターケアが必要です:
| 患者さんのタイプ | 特別なケア |
|---|---|
| 抗凝固薬服用中 | ・止血確認を特に丁寧に ・内出血の有無を確認 ・必要に応じて止血バンドを使用 |
| 採血に不安がある | ・声かけを多めに ・採血後もしばらく様子を見る ・次回の採血への不安を軽減する言葉かけ |
| 高齢者 | ・わかりやすい言葉で説明 ・止血が確実にできているか確認 ・必要に応じて付き添いの方にも説明 |
| 初めての採血 | ・丁寧な説明 ・採血後の経過について詳しく伝える ・質問に丁寧に答える |
心理的フォローの重要性
採血は身体的な処置ですが、心理的なケアも重要です:
-
ねぎらいの言葉:
「お疲れさまでした」「ご協力ありがとうございました」などの言葉をかけましょう。 -
次回への配慮:
採血が難しかった場合は、「次回はこの血管から採血するとスムーズかもしれませんね」など、次回への不安を軽減する言葉をかけます。 -
質問への対応:
患者さんからの質問には丁寧に答え、不安を解消します。
採血後のアフターケアは、合併症予防だけでなく、患者さんとの信頼関係構築にも重要です。
「この看護師さんに採血してもらえて良かった」と思ってもらえるような細やかな配慮を心がけましょう。
それが看護師としての技術向上と患者さんの安心につながります😊
迷走神経反射が起きたらどうする?看護師のための即時対応マニュアル ⚠️
採血時に突然患者さんの顔色が悪くなり、冷や汗が出てきたことはありませんか?
これは迷走神経反射の可能性が高いです。
採血などの医療行為中に0.01〜1%の頻度で発生すると言われている迷走神経反射は、適切な対応が遅れると患者さんが失神し、転倒による二次的な怪我につながることもあります。
ここでは、迷走神経反射の前兆から発生時の対応、そして予防策まで、看護師として知っておくべき知識とスキルを解説します。
迷走神経反射に冷静に対応できるようになれば、患者さんの安全を守り、自信を持って採血業務に臨めるようになりますよ!
迷走神経反射の前兆を見逃すな!😱〜早期発見のポイント
迷走神経反射は突然発生するように見えますが、実は多くの場合、発症前に特徴的な前兆症状が現れます。
これらの前兆を素早く察知することが、適切な対応への第一歩です💡
視覚的な変化を見逃さない
患者さんの表情や顔色の変化は、迷走神経反射の最も早い兆候です:
-
顔面蒼白:
顔色が急に白くなる(最も特徴的な症状) -
冷や汗:
額や上唇に汗が出てくる -
瞳孔の変化:
瞳孔が開いたり、焦点が合わなくなる -
表情の変化:
不安そうな表情や苦悶の表情
これらの変化に気づいたら、すぐに患者さんの状態を確認しましょう。
「顔色が少し悪くなっていますが、大丈夫ですか?」と声をかけることで、患者さん自身も自覚症状を伝えやすくなります👂
患者さんからの訴え
患者さんは以下のような症状を訴えることがあります:
| 症状の種類 | 具体的な訴え |
|---|---|
| 頭部症状 | 「頭が重い」「頭痛がする」「めまいがする」 |
| 視覚症状 | 「目の前が暗くなる」「視界がぼやける」「複視(物が二重に見える)」 |
| 消化器症状 | 「気持ち悪い」「吐き気がする」「お腹が痛い」 |
| 全身症状 | 「体が熱い」「寒気がする」「力が入らない」 |
これらの訴えがあった場合、特に複数の症状が同時に現れている場合は、迷走神経反射の可能性が高いと考えましょう。
バイタルサインの変化
迷走神経反射では、自律神経系の変化により以下のようなバイタルサインの変化が見られます:
-
脈拍:
徐脈(脈が遅くなる)が特徴的 -
血圧:
急激な血圧低下 -
呼吸:
浅く速い呼吸や、ため息のような深い呼吸
採血中に患者さんの様子がおかしいと感じたら、すぐに脈を確認してみましょう。
脈が遅く弱くなっていれば、迷走神経反射の可能性が高いです。
前兆を見逃さないためのコツ
-
採血前から観察を始める:
患者さんの通常の表情や顔色を把握しておくことで、変化に気づきやすくなります。 -
会話を続ける:
採血中も患者さんと会話を続けることで、声のトーンや返答の変化から異常を察知できます。 -
定期的に確認する:
「気分はいかがですか?」と定期的に確認することで、患者さん自身が気づいていない変化も捉えられます。 -
直感を大切に:
「なんとなく様子がおかしい」と感じたら、その直感を大切にして確認しましょう。
前兆を早期に発見できれば、患者さんが失神する前に適切な対応ができ、転倒などの二次的な事故を防ぐことができます。
常に患者さんの様子に気を配る習慣をつけましょう👀
反射発生時の5ステップ対応法🚨〜冷静に行動するために
迷走神経反射が発生した場合、冷静かつ迅速な対応が求められます。
以下の5ステップを順番に実行することで、患者さんの安全を確保し、症状の回復を促すことができます🔄
STEP1:安全確保と体位調整 🛌
迷走神経反射が起きた最初の対応は、患者さんの安全確保です:
-
すぐに採血を中止する:
針が刺さったままの場合は、速やかに抜針します。 -
患者さんを横にする:
可能であれば仰臥位(あおむけ)にし、足を心臓より高く上げます。これにより脳への血流が改善します。 -
転倒防止:
座位の場合は、すぐに頭を膝の間に下げるか、前かがみの姿勢を取らせます。 -
衣服を緩める:
ベルトや襟元など、体を締め付けている部分を緩めます。
重要なのは、「患者さんのそばを離れない」ことです。
意識消失により転倒・転落する危険性があるため、必ず付き添いましょう。

なんとなく、採血中の患者さんの後ろをウロウロしていたんですが、倒れた瞬間支えようとして一緒に倒れたことがあります💦
(すごく大柄な男性だったので…)
STEP2:バイタルサイン測定と状態評価 📊
患者さんの状態を正確に把握するために、以下の項目を確認します:
-
意識レベル:
声かけに反応するか、意識はクリアか -
脈拍:
徐脈の程度を確認(通常は50〜60台/分程度まで低下) -
血圧:
低下の程度を確認 -
呼吸状態:
規則的か、呼吸困難はないか -
皮膚の状態:
冷や汗、蒼白の程度
この評価により、単なる迷走神経反射なのか、それとも他の重篤な状態(アナフィラキシーなど)の可能性があるのかを判断します。
STEP3:応援要請と環境調整 🆘
状況に応じて応援を要請し、環境を整えます:
-
応援要請:
状態が改善しない場合や悪化する場合は、すぐに他のスタッフや医師に応援を求めます。 -
環境調整:
-
室温の調整(暑すぎず、寒すぎない環境に)
-
騒音や強い光など刺激を減らす
-
プライバシーの確保(必要に応じてカーテンを閉める)
-
-
水分提供:
意識がはっきりしていれば、少量の水分を提供することも効果的です。
STEP4:回復支援と経過観察 👀
患者さんの回復を支援し、状態を継続的に観察します:
-
声かけ:
「ゆっくり深呼吸してください」「大丈夫ですよ、そのままリラックスしてください」など、安心感を与える声かけを行います。 -
回復の兆候:
-
顔色が戻ってくる
-
冷や汗が収まる
-
脈拍・血圧が正常に戻る
-
自覚症状が改善する
-
-
継続観察:
通常、迷走神経反射は数分程度で回復しますが、完全に回復するまで観察を続けます。
STEP5:事後対応と記録 📝
症状が落ち着いた後も、以下の対応を忘れないようにしましょう:
-
段階的な体位変換:
急に起き上がらせず、まずはベッドを少し上げる、次に座位にするなど段階的に行います。 -
帰宅判断:
完全に回復したことを確認してから帰宅させます。
特に一人で来院している患者さんは注意が必要です。 -
記録と報告:
-
発生時の状況(採血部位、使用針、採血量など)
-
症状の経過と対応内容
-
回復までの時間
-
患者さんへの説明内容
-
-
次回への備え:
カルテに記録し、次回採血時には横になった状態で行うなどの対策を記載しておきます。
迷走神経反射は適切な対応により、通常は数分程度で回復します。
しかし、対応が不適切だと転倒などの二次的な事故につながる可能性があるため、この5ステップを冷静に実行できるよう、日頃から心の準備をしておきましょう💪
迷走神経反射を起こしやすい患者さんの特徴と予防策🛡️
迷走神経反射はどんな患者さんにも起こる可能性がありますが、特定の特徴を持つ患者さんはより発症リスクが高いと言われています。
これらの特徴を知り、予防策を講じることで、採血時のトラブルを未然に防ぐことができます🌈
迷走神経反射を起こしやすい患者さんの特徴

起立性調節障害改善協会より画像引用
以下のような特徴を持つ患者さんは、迷走神経反射を起こしやすい傾向があります:
| リスク要因 | 具体的な特徴 |
|---|---|
| 身体的要因 | ・若年者(10代〜30代) ・細身の体型 ・低血圧傾向がある ・脱水状態 ・空腹状態 ・睡眠不足・疲労 |
| 精神的要因 | ・採血や注射に対する恐怖心が強い ・几帳面・真面目で緊張しやすい性 ・初めての採血や検査 ・過去に迷走神経反射を経験したことがある |
| 環境的要因 | ・長時間の立位や座位 ・暑い・蒸し暑い環境 ・人混みや閉鎖的空間 |
これらの特徴に当てはまる患者さんを担当する場合は、特に注意して観察し、予防策を講じましょう。
効果的な予防策
採血前の予防策
-
事前スクリーニング:
-
問診で過去の採血時の経験を確認する
-
「以前に採血で気分が悪くなったことはありますか?」と直接質問する
-
緊張している様子が見られる場合は声をかける
-
-
適切な体位の選択:
-
リスクの高い患者さんは最初から臥位(横になった状態)で採血する
-
座位の場合は、リクライニングチェアを使用する
-
-
患者さんへの説明と安心感の提供:
-
採血の手順を簡潔に説明する
-
「気分が悪くなったらすぐに教えてください」と伝える
-
迷走神経反射について簡単に説明し、起きても適切に対応できることを伝える
-
-
環境調整:
-
室温を適切に保つ
-
プライバシーを確保する
-
採血台に横になれるスペースを確保しておく
-
採血中の予防策
-
注意深い観察:
-
顔色や表情の変化に注意を払う
-
定期的に「大丈夫ですか?」と声をかける
-
-
気分転換の工夫:
-
会話で気を紛らわせる
-
深呼吸を促す
-
採血部位を見せないようにする
-
-
技術的な配慮:
-
素早く確実な採血を心がける
-
痛みを最小限に抑える穿刺テクニックを使用する
-
駆血時間を最小限にする
-
患者さん自身ができる予防策
患者さんに以下のアドバイスをすることも効果的です:
-
採血前の準備:
-
十分な睡眠をとる
-
適切な水分補給をする
-
空腹を避ける
-
緊張を和らげるリラクゼーション法を試す
-
-
採血中の対処法:
-
足を組む・足首を交差させる(血圧低下を防ぐ)
-
筋肉を緊張させる(特に下肢の筋肉)
-
深呼吸をする
-
気分が悪くなりそうな場合はすぐに伝える
-
-
次回への備え:
-
採血時には医療者に迷走神経反射の既往を伝える
-
横になって採血を受ける
-
体調を整えて来院する
-
迷走神経反射は完全に予防することは難しいですが、リスクの高い患者さんを事前に把握し、適切な予防策を講じることで、発生頻度を減らし、発生した場合の重症度を軽減することができます。
患者さんの安全を第一に考え、一人ひとりに合わせた対応を心がけましょう❤️
迷走神経反射は看護師として必ず遭遇する可能性のある事態ですが、適切な知識と対応スキルがあれば怖いものではありません。
この記事で学んだポイントを実践し、患者さんの安全を守りながら、自信を持って採血業務に取り組んでいきましょう!
採血が苦手な看護師も安心!現場で使える声かけと患者さんへの対応術 💬
採血が苦手だと感じている看護師は少なくありません。(そんな私も採血よりサーフロー留置の方が得意です💦)
技術面での不安に加え、失敗したときの患者さんへの対応や、難しい患者さんへの声かけに悩むことも多いものです。
しかし、適切な声かけと対応法を身につければ、採血への苦手意識を克服し、自信を持って業務に臨むことができます。
ここでは、採血失敗時のリカバリーフレーズから難しい患者さんへの対応テクニック、そして自己トレーニング法まで、採血が苦手な看護師さんの味方になる実践的なテクニックをご紹介します。
これらを活用して、採血の達人への第一歩を踏み出しましょう!✨
採血失敗時のリカバリーフレーズ集🗣️〜患者さんの信頼を失わない言葉選び
採血に失敗してしまったとき、どのように患者さんに声をかけるかで、その後の関係性や信頼感が大きく変わります。
適切な言葉選びで、失敗をリカバリーしましょう👍
失敗を認めて謝罪する
まずは素直に失敗を認め、簡潔に謝罪することが大切です。言い訳や過度な自己否定は避けましょう:
-
「申し訳ありません。うまく血管に入らなかったようです」
-
「ご協力いただいたのに、すみません。もう一度やり直させていただけますか」
-
「失敗してしまい申し訳ありません。血管が少し動いてしまいました」
謝罪は簡潔に、そして誠意を持って行いましょう。長々と謝り続けると、かえって患者さんの不安を増幅させてしまうことがあります😣
状況を簡潔に説明する
なぜ失敗したのかを、専門用語を避けて簡潔に説明します:
-
「血管が少し細くて、針が通りにくかったようです」
-
「血管が少し動いてしまったため、うまく採血できませんでした」
-
「血管の位置が少し深かったようです」
説明は事実に基づき、患者さんを責めるような表現(「腕を動かされたので」など)は絶対に避けましょう。
次のステップを明確に伝える
失敗後の対応方針を明確に伝えることで、患者さんの不安を軽減できます:
-
「反対側の腕で試させていただいてもよろしいでしょうか」
-
「少し位置を変えて再度試みたいと思います。よろしいですか」
-
「一度深呼吸していただいて、リラックスした状態でもう一度試みましょう」
選択肢がある場合は、患者さんに決定権を与えることも大切です:
「反対側の腕か、同じ腕の別の場所か、どちらがよろしいですか?」
患者さんの協力に感謝する
再度の協力に対して必ず感謝の言葉を伝えましょう:
-
「ご協力ありがとうございます。今度はうまくいくよう丁寧に行います」
-
「もう一度チャンスをいただき、ありがとうございます」
-
「お手数をおかけして申し訳ありません。ご協力に感謝します」
成功したときのフォロー
再挑戦して成功したときは、患者さんの協力に感謝し、前向きな言葉で締めくくりましょう:
-
「ご協力ありがとうございました。今回はスムーズにできましたね」
-
「お待たせして申し訳ありませんでした。ご協力に感謝します」
-
「少しお時間をいただきましたが、無事に終わりました。ありがとうございました」
避けるべき言葉・表現
以下のような表現は、患者さんの不安や不満を増幅させる可能性があるため避けましょう:
| 避けるべき表現 | 理由 | 代替表現 |
|---|---|---|
| 「血管が細すぎて…」 | 患者さんの責任のように聞こえる | 「血管が少し見えにくい状態です」 |
| 「私、採血が苦手で…」 | 不安を与える | 「もう少し丁寧に確認させてください」 |
| 「今日は調子が悪くて…」 | 言い訳に聞こえる | 「申し訳ありません、もう一度試させてください」 |
| 「いつもはうまくいくんですが…」 | 言い訳に聞こえる | 「今回は少し難しい状況でした」 |
| 「痛かったですか?」 | 痛みを意識させる | 「大丈夫でしたか?」 |
患者さんからの「私、採血難しいのよ~!」という謎の挑戦状を突き付けられた看護師さんも多いことでしょう…
そんなとき、不安が前面に出てしまうかもしれませんが、不安を与える返答は避けるようにしましょう。
採血失敗時の対応は、看護師としての誠実さと配慮が試される瞬間です。
適切な言葉選びで、失敗を信頼関係構築のチャンスに変えていきましょう💕
難しい患者さんへの対応テクニック😌〜緊張している方・高齢者・小児への声かけ
採血が難しい患者さんに対しては、それぞれの特性に合わせた対応が必要です。
ここでは、特に対応が難しいケースごとの具体的なテクニックをご紹介します。
緊張している患者さんへの対応
採血に対して恐怖心や不安を持つ患者さんは少なくありません。
緊張を和らげるための工夫をしましょう:
-
事前の声かけ:
-
「採血に不安はありますか?」と率直に尋ねる
-
「どのような点が心配ですか?」と具体的な不安を聞き出す
-
「今から何をするか、順番にお伝えしますね」と説明する
-
-
リラックスを促す工夫:
-
「深呼吸をしてみましょう。一緒にやりましょうか?」
-
「肩の力を抜いて、リラックスしてくださいね」
-
「他のことを考えてみましょう。今日の予定は何かありますか?」
-
-
気を紛らわせる会話:
-
「今日は何時頃起きましたか?」
-
「この後、予定はありますか?」
-
「最近、何か楽しいことはありましたか?」
-
-
成功体験を作る:
-
「以前より随分リラックスされていますね」
-
「とても協力的で助かります」
-
「今日はスムーズにいきそうですね」
-
緊張している患者さんには、「チクッとしますよ」などの痛みを強調する言葉は避け、「少し圧迫感があるかもしれません」など、別の表現を使うと良いでしょう。
高齢者への対応
高齢の患者さんには、身体的特徴と心理的特徴の両面から配慮が必要です:
-
コミュニケーションの工夫:
-
はっきりとした声で、ゆっくり話す
-
専門用語を避け、分かりやすい言葉で説明する
-
必要に応じて繰り返し説明する
-
「〇〇さん」と名前を呼んで注意を引く
-
-
身体的特徴への配慮:
-
「腕を少し下に向けていただけますか」など、具体的な指示を出す
-
「少し冷たく感じるかもしれませんが、アルコール消毒をしますね」と事前に伝える
-
「少し押さえますので、力を抜いていただけますか」と協力を求める
-
-
安心感を与える声かけ:
-
「ゆっくりで大丈夫ですよ」
-
「お体に負担がないように気をつけますね」
-
「今日の体調はいかがですか?」と体調を確認する
-
高齢者の場合、血管が脆く、皮膚も薄いため、内出血のリスクが高いことを念頭に置き、丁寧な手技と声かけを心がけましょう👵
小児への対応
小児の採血は特に難しく、年齢に応じた対応が求められます:
-
年齢別アプローチ:
年齢 声かけのポイント 具体的な声かけ例 乳児 ・親への説明が中心
・優しい声のトーン「お母さん、赤ちゃんをしっかり抱いていてくださいね」 幼児 ・簡単な説明
・気を紛らわせる工夫「ちょっとだけチックンするよ。数を数えてみよう!1、2…」 学童 ・理由の説明
・選択権を与える「血液を調べて、どうして具合が悪いのか分かるんだよ。どっちの腕がいい?」 思春期 ・プライバシーへの配慮
・大人として扱う「これから採血をします。何か質問はありますか?」 -
ディストラクション(気を紛らわせる)技術:
-
「好きなキャラクターは誰?」と会話する
-
「この絵本を見てみよう」と視線を逸らせる
-
「一緒に数を数えよう」と注意を別のことに向ける
-
タブレットやスマホで動画を見せる(保護者の許可を得て)
-
-
褒める・認める言葉かけ:
-
「とっても上手に我慢できたね!」
-
「泣いてもいいんだよ。でも、腕は動かさないでね」
-
「終わったよ!すごく頑張ったね!」
-
小児の採血では、保護者の協力も重要です。
「お子さんの腕をしっかり固定してください」「終わったら褒めてあげてくださいね」など、保護者への声かけも忘れないようにしましょう👨👩👧
保護者の協力が十分に得られない(かわいそうでしっかり押さえられないなど)場合にはスタッフに固定を頼みましょう。
血管が見えにくい患者さんへの対応
血管が見えにくい患者さんには、不安を与えないよう配慮しながら対応しましょう:
-
安心感を与える声かけ:
-
「血管を丁寧に確認させてくださいね」
-
「少し時間をかけて探させていただきます」
-
「じっくり触診させていただきますね」
-
-
協力を得るための声かけ:
-
「グーパーを数回していただけますか」
-
「腕をぶらぶらと振っていただけますか」
-
「いつも採血しやすい場所はありますか?」
-
-
状況説明:
-
「血管が少し奥にあるようですね」
-
「今、良い血管を探しているところです」
-
「こちらの血管が良さそうです。少し準備しますね」
-
どのような患者さんに対しても、その方の特性や状況に合わせた声かけと対応を心がけることで、採血の成功率が上がり、患者さんの不安も軽減できます。
一人ひとりに合わせたオーダーメイドの対応を目指しましょう🌈
自信をつける!採血技術向上のための自己トレーニング法💪
採血技術は経験を積むことで向上しますが、日々の業務の中で意識的にトレーニングすることで、より効率的にスキルアップできます。
ここでは、自分でできる採血技術向上のためのトレーニング法をご紹介します🔍
解剖学的知識の強化
採血技術の基礎となる解剖学的知識を強化しましょう:
-
血管の走行を学ぶ:
-
解剖学の教科書やアプリで静脈の走行を復習する
-
自分や同僚の腕で血管の位置を確認する練習をする
-
「Visible Body」などの3Dアナトミーアプリを活用する
-
-
触診の練習:
-
自分の腕や同意を得た同僚の腕で、目を閉じて触診だけで血管を探す練習をする
-
様々な太さ・深さの血管を触診し、感覚を養う
-
駆血前後での血管の変化を触診で確認する
-
-
神経の走行を理解する:
-
神経損傷を避けるために、主要な神経の走行を学ぶ
-
特に肘窩部の正中神経、尺骨神経の位置を確認する
-
安全な穿刺部位と避けるべき部位を明確にする
-
シミュレーション練習
実際の採血前に、シミュレーションで技術を磨きましょう:
1,採血シミュレーター活用法:
-
-
病院の教育研修室などにある採血シミュレーターを活用する
-
様々な難易度(標準、肥満、高齢者など)の設定で練習する
-
失敗しても大丈夫な環境で、何度も繰り返し練習する
-
2.自作トレーニング教材:
-
-
チューブを通した発泡スチロールで簡易的な採血モデルを作る
-
ゼリーなどを使った触感トレーニング
-
輪ゴムを使った駆血帯の締め方練習
-
3.ビデオ撮影による自己分析:
-
-
同意を得た上で、自分の採血手技をスマホで撮影してもらう
-
動画を見返して、姿勢や手の動きを客観的に分析する
-
先輩看護師の手技と比較して改善点を見つける
-
メンタルトレーニング
技術だけでなく、精神面の強化も重要です:
1.イメージトレーニング:
-
-
採血の一連の流れを頭の中でシミュレーションする
-
成功イメージを繰り返し思い描く
-
困難なケースへの対応もイメージしておく
-
2.失敗からの学び方:
-
-
失敗した採血を「なぜ失敗したのか」分析する習慣をつける
-
失敗を恐れず、新しい技術にチャレンジする勇気を持つ
-
「次は成功させる」という前向きな姿勢を持つ
-
3.リラクゼーション技術:
-
-
深呼吸法で緊張を和らげる練習をする
-
採血前の「自分用ルーティン」を作る
-
「私はできる」という自己肯定感を高める言葉を用意する
-
先輩看護師からの学び方
経験豊富な先輩から効果的に学ぶ方法も大切です:
1.効果的な見学のコツ:
-
-
単に見るだけでなく、「なぜそうするのか」を考えながら見学する
-
特に注目すべきポイントを事前に決めておく(例:血管の選び方、固定の仕方など)
-
見学後に質問や気づきをメモする習慣をつける
-
2.フィードバックの求め方:
-
-
具体的な改善点を尋ねる(「どうすれば良かったですか?」ではなく「血管の固定の仕方で改善点はありますか?」など)
-
自分の弱点を正直に伝え、アドバイスを求める
-
フィードバックをメモし、次回に活かす
-
3.相互練習の提案:
-
-
同期や先輩と採血技術の相互練習を提案する
-
ロールプレイで患者役と看護師役を交代で行う
-
お互いの良い点を積極的に伝え合う
-
採血技術の向上には継続的な努力と振り返りが大切です。
「今日よりも明日、明日よりも明後日」と少しずつ成長することを目指しましょう。
そして何より、患者さんへの思いやりの心を忘れないことが、技術向上の原動力になります。自信を持って採血に臨める日は、必ず来ます!🌟
採血が苦手だと感じていても、適切な声かけと対応法、そして継続的なトレーニングによって、必ず上達します。
この記事で紹介したテクニックを日々の業務に取り入れて、採血の達人を目指しましょう!
患者さんからも同僚からも信頼される看護師になるために、一歩ずつ前進していきましょう💕