「がん患者さんが全然食べられない…何から整えればいいの?」って、受け持ち中に焦りますよね。
終末期になると、家族の「少しでも食べさせたい」と患者さんの「もう無理…」の間で、看護師が板挟みになる場面も多いと思います。
この記事では
- がん悪液質(cachexia)と食欲不振の“違い”と評価のコツ
- 症状マネジメント(便秘・悪心・疼痛など)を優先する理由と手順
- 終末期での目標設定・家族説明の型(無理に食べさせない判断軸)
が分かりますよ♪
結論👉
がん・終末期の食欲不振は「まず可逆的原因の是正」→「食べられる工夫」→「QOLに合わせた目標設定」の順で考えると迷いにくいです。
この記事では、がん悪液質(cachexia)と終末期の食欲不振を中心に、評価とケアの考え方をやさしく解説します😊
食欲不振を“症状”として捉える|がん・終末期でまず大事な視点
がん患者さんの食欲不振って、「食事量が減った」だけで終わらせると看護が迷子になりやすいですよね。
なぜかというと、がん領域では治療の副作用、症状(便秘・悪心・疼痛など)、心理的要因、そして代謝の変化(がん悪液質)が重なって、“食べられない理由が1つじゃない”ことが多いからです。
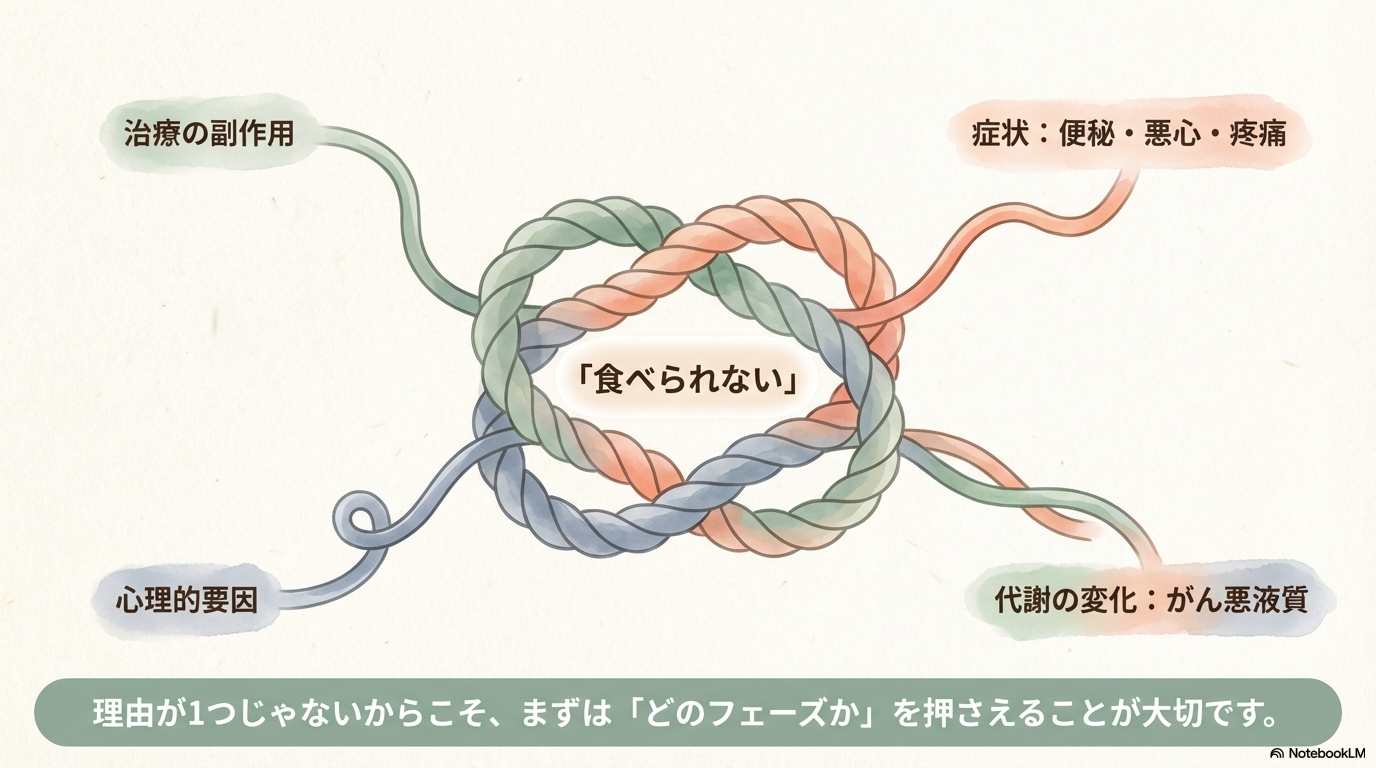
なので看護では、まず「どのフェーズの食欲不振か」を押さえると判断が安定します😊
- 治療期:症状を整えると“食べられる可能性”がまだある
- 悪液質期:頑張っても戻りにくい(努力不足ではない)
- 終末期:量より苦痛軽減と“楽しみとしての食事”を守る

“何が邪魔しているか”をほどいていくのが看護の役割ですよ🩺
食欲不振の評価|最初にそろえる3点セット
食欲不振のアセスメントは「食事量」だけだと弱いので、まずは次の3点をそろえると整理しやすいです。
| 見るポイント | 具体的な確認 | なぜ重要?(看護の意味) |
|---|---|---|
| ① 摂取の実態 | 摂取量・摂取パターン(いつ食べられる?何なら入る?) | 「促す」より「食べられる形を作る」方向にケアを切り替えられる |
| ② 体重・筋力の変化 | 体重推移、筋力低下の訴え(歩けない、立てない、すぐ疲れる) | 悪液質・サルコペニアの疑い、予後や介入目標の調整につながる |
| ③ “食べられない原因” | 便秘、悪心・嘔吐、疼痛、口内炎、味覚変化、呼吸苦、抑うつ/不安 | 可逆的原因を先に整えると、食事の負担と苦痛が減る |
看護の結論|「食べさせる」より先にやる順番
がん・終末期の食欲不振は、順番を間違えると患者さんをつらくさせてしまいます。
迷ったら、まずはこの順で考えてください😊

- ① 可逆的原因(便秘・悪心・疼痛・口内炎など)を評価して整える
- ② “食べられる形”を作る(少量頻回、嗜好、匂い対策など)
- ③ 目標をQOLに合わせて調整する(治療期/悪液質/終末期)
次の章では、がん患者さんでよくある「食べられない原因(症状)」を、看護の次の一手まで落として整理します🩺✨
がんの食欲不振|症状マネジメントを優先する“見立て”
がん患者さんの食欲不振でまず考えるべきは、「食べられない原因(症状)」を整えることです。
ESPENや緩和ケア領域でも、栄養介入の前に可逆的原因の是正が重要とされています。
つまり、“食べなさい”の前に、“なぜ食べられない?”を整えるという順番です。
まず見るべき「摂取を邪魔する症状」
がん患者さんでは、次の症状が食事摂取を妨げやすいです。
現場でよく当たるポイントを整理します。
| 症状 | よくある訴え | 看護の具体策 |
|---|---|---|
| 便秘 | 「お腹が張る」「食べると苦しい」 | 排便状況の詳細確認→腹部アセスメント→下剤調整を医師と相談 |
| 悪心・嘔吐 | 「匂いで気持ち悪い」「少しで吐き気」 | 制吐薬の効果評価、冷たい食事・匂い対策、食前安静 |
| 疼痛 | 「食事中に痛む」 | 鎮痛薬のタイミング調整(食前に効くよう調整) |
| 口内炎・口腔乾燥 | 「しみる」「噛めない」 | 口腔ケア・保湿、刺激物回避、食形態変更 |
| 味覚変化 | 「金属の味がする」 | 酸味・冷製・さっぱり系の提案、嗜好確認 |
| 倦怠感・呼吸困難 | 「疲れて食べられない」 | 少量頻回、食事介助でエネルギー消耗を減らす |
ここを整えないまま栄養補助食品を足しても、結局入らないことが多いんですよね。

まず“詰まり”を取るのが優先です。
評価のポイント|“食事量”+“体の変化”をセットで見る
食事量だけで判断すると、「昨日より少ない=悪化」と単純化しがちです。
でも大切なのは推移です。
- ここ数週間〜数か月の体重変化
- 筋力低下(歩けていた距離が短くなった等)
- 活動量・日中臥床時間の変化
特に体重減少+筋力低下が進んでいる場合は、がん悪液質(cachexia)を疑います。
これは次章で詳しく解説します。
介入の基本|経口摂取を“支える”工夫
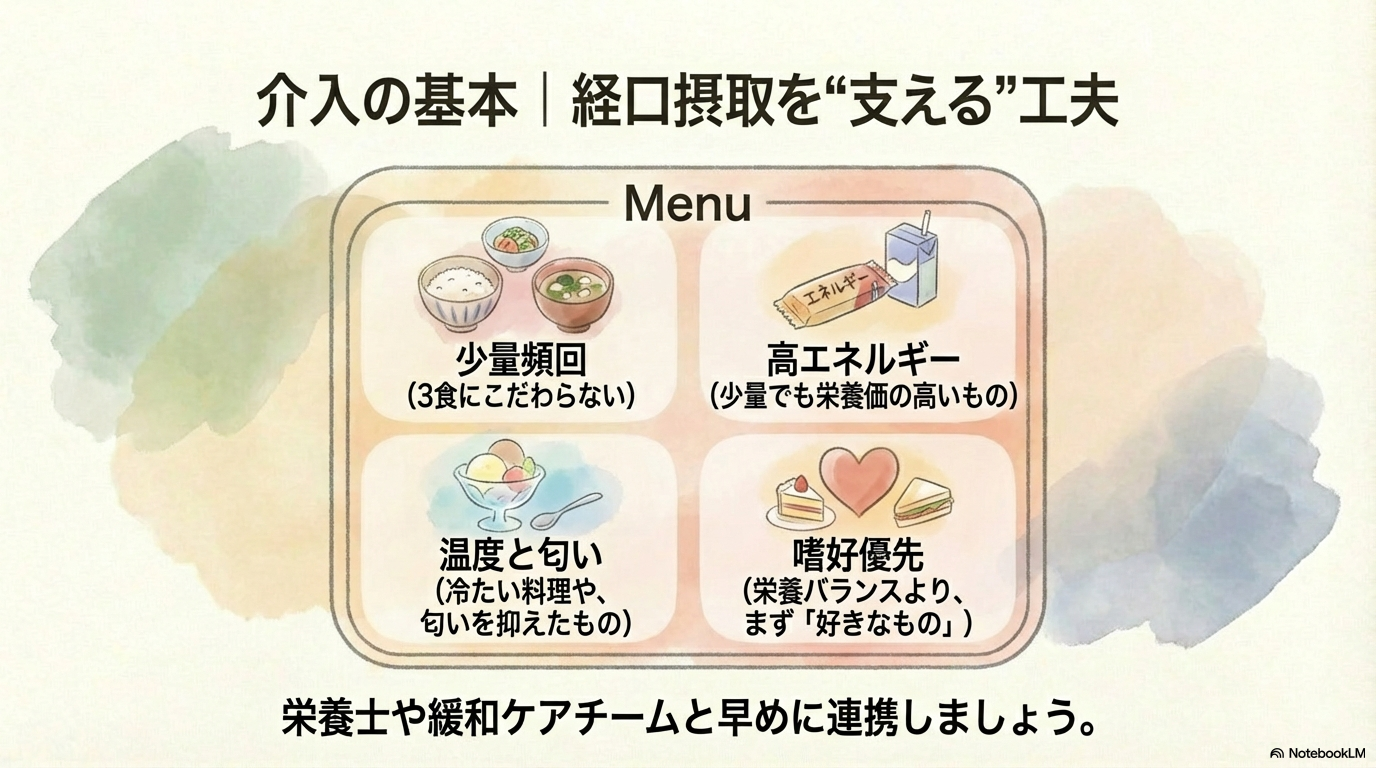
症状が整ってきたら、次は「食べられる形」に寄せていきます。
- 少量頻回(3食にこだわらない)
- 高エネルギー密度の食品・補助食品
- 匂いを抑えた冷たい料理
- 好きなものを優先する
ここで大切なのは、“栄養バランスより、まず摂取できること”です。
治療期であっても、入らなければ意味がありません。
そして忘れてはいけないのが多職種連携です。
栄養士、緩和ケアチーム、医師と早めに共有すると、方針がぶれにくくなります。
次章では、がん悪液質という“戻りにくい状態”について、看護が知っておきたいポイントを整理します🩺
がん悪液質の看護|“努力で戻らない”を理解する
症状を整えても、なかなか体重が戻らない…。
そんなときに関わってくるのががん悪液質です。
がん悪液質とは、がんの進行に伴う代謝異常や炎症反応によって、筋肉や体重が減少する状態のことです。
単なる「食事量不足」とは違い、食べても元に戻りにくいという特徴があります。
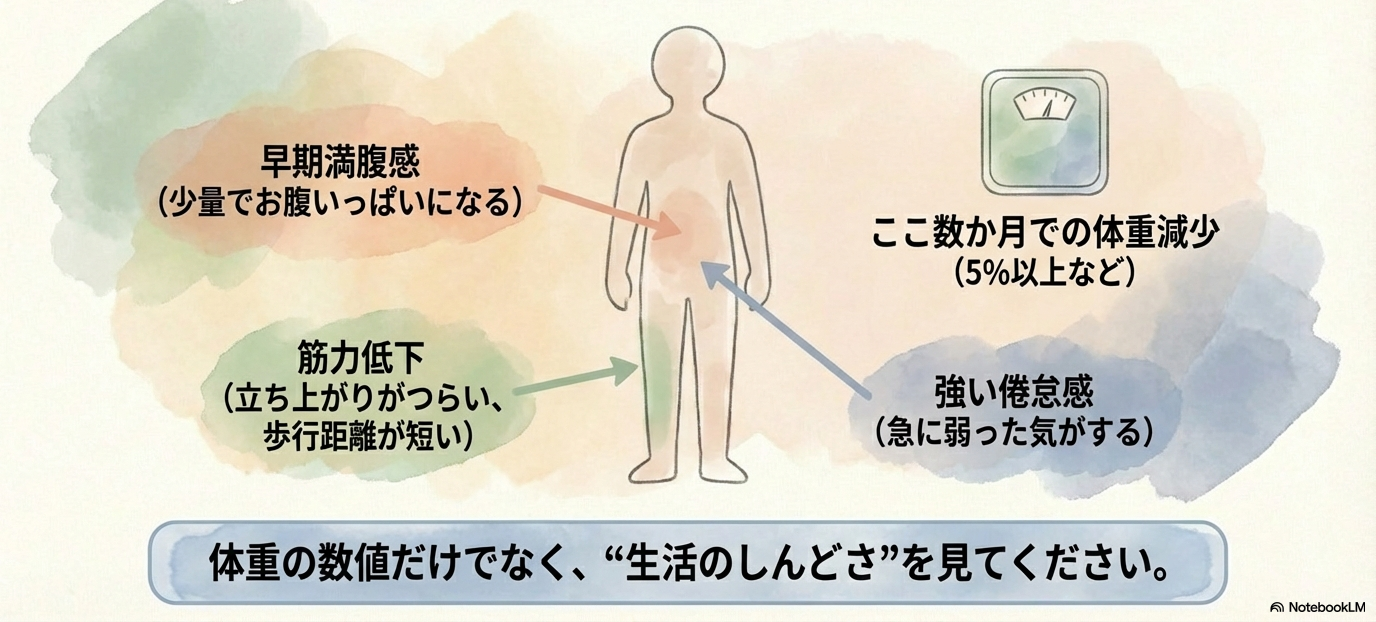
悪液質のサイン|看護師が気づきたい変化
臨床では、次のような変化がヒントになります。
- ここ数か月での体重減少(5%以上など)
- 筋力低下(立ち上がりがつらい、歩行距離が短い)
- 早期満腹感(少量でお腹いっぱいになる)
- 強い倦怠感
「最近急に弱った気がする」という訴えも重要なアセスメント材料です。
体重だけでなく、“生活のしんどさ”を見るのが看護の視点ですね。

それは患者さんの努力不足ではありません。ここを守るのも看護です🩺
目標設定の転換|“体重増加”から“生活の質”へ
悪液質が進行している場合、目標を「体重を戻す」に固定してしまうと、患者さんも家族も苦しくなります。
そこで大切なのが、目標をQOL(生活の質)に戻すことです。

| よくある目標 | 見直したい目標 |
|---|---|
| 体重を増やす | 食事の時間が苦痛にならない |
| 全部食べる | 一口でも「おいしい」がある |
| カロリー目標を達成 | 起きていられる時間を守る |
目標を変えることで、関わりが一気にやわらぎます😊
家族支援|「食べさせたい」とどう向き合う?
家族にとって、食べることは“生きる力”の象徴です。
だからこそ、「食べない=弱っている」と感じ、不安が強くなります。
看護師の役割は、否定することではなく、理解を橋渡しすることです。
- 「病気の影響で、体がうまく栄養を使えない状態なんです」と説明する
- 無理な摂取で苦痛が増える可能性を共有する
- “楽しめる範囲で”を家族と合意する
ここが整うと、患者さんの食事時間が穏やかになります🌸
次章では、終末期の食欲不振について、「無理に食べさせない看護」を具体的に整理します。
終末期の食欲不振|“無理に食べさせない”を具体化する
終末期になると、体は自然に食べ物や水分を受けつけにくくなります。
この時期の食欲不振は、病勢そのものによる変化であることが多く、治療期のように「整えれば戻る」とは限りません。
だからこそ大切なのは、“量を増やす”よりも“苦痛を減らす”視点に切り替えることです。
なぜ無理に食べさせないのか?
家族から「少しでも食べさせたい」と言われる場面は本当に多いですよね。
でも、無理な摂取は次のようなリスクがあります。
- 吐き気・嘔吐の悪化
- 誤嚥・窒息リスク
- 強い疲労感による消耗
- 「食事=つらい時間」になる
終末期では、食べられないこと自体が自然な経過の一部であることも多いです。
ここを説明できるかどうかで、家族の受け止めは大きく変わります。

体が最終段階に向かっているサインのひとつなんですよ。
口渇・不快感へのケア|点滴の前にできること
「口が乾く=点滴」と思われがちですが、終末期では輸液が必ずしも楽になるとは限りません。
| 症状 | まず試したいケア |
|---|---|
| 口渇 | 口腔ケア、保湿ジェル、氷片、湿潤ガーゼ |
| 食事困難 | とろみ水、ゼリー、少量頻回 |
| 疲労で食べられない | 食事時間を短くする、介助で消耗を減らす |
食事形態や方法を変更することで不通が軽減されることもありますよ。
“入れる量”ではなく、楽に過ごせるかどうかが基準になります。
輸液・栄養ルートを検討するときの判断軸
輸液や人工栄養をどうするかは、迷いやすいテーマですよね。
判断のときは、次の4点をセットで考えます。
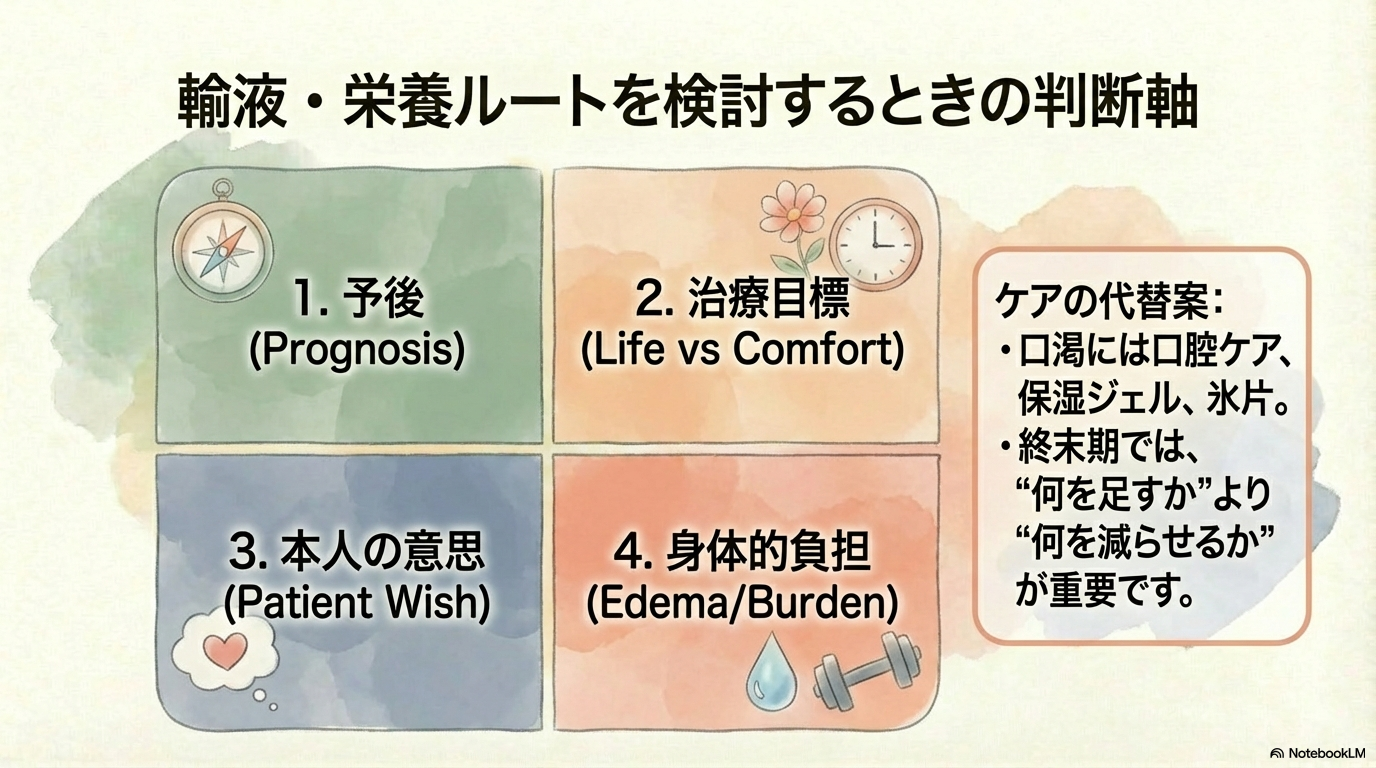
- ① 予後の見込み
- ② 治療目標(延命中心か、緩和中心か)
- ③ 本人の意思
- ④ 輸液による負担(浮腫・呼吸苦など)
終末期では、“何を足すか”より“何を減らせるか”が重要になることも少なくありません。
ひとりで抱えなくていい👉
終末期の栄養・輸液の判断は、経験があっても迷います。
緩和ケアチームやNSTと相談できる環境は、看護師としての安心感にもつながりますよ。
あなたが看護師として輝ける環境を探すお手伝いをします。
まずはLINEでご相談くださいね😊
次章では、がん悪液質・終末期を踏まえた看護計画(OP/TP/EP)テンプレートを具体的に整理します🩺✨
看護計画(OP/TP/EP)|がん悪液質・終末期でズレないテンプレ
食欲不振の看護計画は、「食べさせる」ことを目標にするとブレやすくなります。
特にがん悪液質や終末期では、病期によって目標を変えることがとても重要です。
① 看護問題(例)
- がん治療や症状(便秘・悪心・疼痛など)に関連した食欲不振
- がん悪液質に関連した栄養状態低下(体重減少・筋力低下)
- 終末期の病勢進行に伴う摂取低下と家族の不安
問題設定の時点で、「原因」や「病期」を入れると、計画が具体的になります。
② OP(観察計画)
食欲不振では、量だけでなく“背景”を観察します。
| カテゴリ | 具体的観察項目 |
|---|---|
| 摂取状況 | 食事量、飲水量、摂取パターン、嗜好の変化 |
| 症状(可逆要因) | 便秘、悪心・嘔吐、疼痛、口内炎、味覚変化、倦怠感 |
| 身体変化 | 体重推移、浮腫、筋力低下、ADLの変化 |
| 心理・社会 | 抑うつ、不安、せん妄、家族の不安や希望 |
| 治療方針 | 治療目標(延命/緩和中心)、本人の意思 |
ここを丁寧に拾うと、アセスメントが一段深くなります。
③ TP(援助計画)
介入は必ず「順番」を意識します。
- 可逆的原因(便秘・悪心・疼痛など)を優先的に緩和する
- 少量頻回・嗜好尊重・匂い対策など“食べられる形”を探す
- 口腔ケア・姿勢調整で食事の負担を減らす
- NST・緩和ケアチームと早期に共有する
延命期〜治療期では「摂取量の維持」が目標になり得ますが、
終末期では「苦痛軽減」「楽しめる範囲」が目標になります。
④ EP(説明・教育)
食欲不振の看護では、説明の質がとても重要です。
| 病期 | 説明の軸 |
|---|---|
| 治療期 | 症状を整えることで改善の可能性があることを共有 |
| 悪液質期 | 食べても戻りにくいことがある(努力不足ではない)と説明 |
| 終末期 | 量より苦痛軽減と“楽しめる時間”を大切にすることを共有 |
家族と目標を共有できると、関係性が落ち着きます。

目標が病期と合っているか、そこだけはブレないようにしましょう。
よくある質問(FAQ)|がん・終末期の食欲不振
ここでは、現場で本当によく迷う質問を整理します。
「これどうなんだろう…?」と思ったら、ここを振り返ってみてくださいね🌸
Q1. 終末期で点滴はしたほうがいいですか?
一律で「したほうがいい」とは言えません。
終末期では、輸液が必ずしも楽につながるとは限らず、浮腫・呼吸苦・痰増加などの負担になることもあります。
①予後 ②治療目標(延命か緩和か) ③本人の意思 ④負担の大きさを総合して判断します。
口渇は輸液より口腔ケアや氷片で軽減することも多いので、まずはそこから整えましょう。
Q2. がん悪液質は治りますか?
進行した悪液質は、完全に元へ戻すことは難しいとされています。
ただし、早期段階では栄養介入・運動・症状緩和で進行をゆるやかにできる可能性があります。
大切なのは、「食べれば戻る」という誤解を解くことです。努力不足ではありません。
Q3. 食べないと“餓死”してしまいますか?
終末期では、体の代謝が変化し、空腹感が少なくなることがあります。
そのため、健康な人が食事を抜く状態とは異なります。
無理な摂取はかえって苦痛を増やすことがあり、量よりも苦痛軽減と安心感を優先します。
Q4. どのくらい食べられなかったら危険ですか?
治療期では、数日〜1週間以上ほとんど摂取できない場合や、急激な体重減少・尿量低下・意識変化があれば医師へ報告が必要です。
一方、終末期では「食べない=異常」とは限りません。
“病期によって判断基準が変わる”ことが重要です。
Q5. 家族が「無理にでも食べさせたい」と言います…どう対応すれば?
まずは否定せず、気持ちを受け止めることが大切です。
そのうえで、
- 病気の影響で体が栄養を使いにくい状態であること
- 無理な摂取が苦痛を増やす可能性
- “楽しめる範囲”を大切にするという目標
を共有します。
家族が安心すると、患者さんの食事時間も穏やかになりますよ🌸
次は最終章、まとめに入ります🩺🌸
👉 ✅まとめ|この記事で学べる食欲不振看護(がん・終末期)
この記事での再重要部位👉
- がんの食欲不振は「可逆的原因の是正」から始める
- がん悪液質では“努力不足ではない”ことを共有し、目標をQOLに戻す
- 終末期では量より苦痛軽減と“楽しめる食事時間”を守る
記事のまとめ
がん・終末期の食欲不振の看護は、「どれだけ食べさせるか」ではなく、“その人にとって何が一番楽か”を探すケアです。
便秘や悪心などの可逆的な原因を整えること。
悪液質では体重にこだわりすぎないこと。
終末期では苦痛を増やさないこと。
この3つを軸にすれば、判断に迷ったときも方向性はぶれません😊
「食べられない」という状況は、患者さんも家族も不安になります。
だからこそ看護師が、病期に合わせた説明と目標設定で支えることが大切です。
今日の受け持ちから、ぜひ“順番”を意識してみてくださいね🩺🌸
【引用(ガイドライン/論文など一次情報)】
1) ESPEN practical guideline: Clinical Nutrition in Cancer(PDF)
2) NCCN(緩和ケア)関連:Palliative therapies for cancer-associated anorexia(Review, PMC)
3) Clinical Fraework for Quality Improvement of Cancer Cachexia(PMC)
4) BC Cancer / BCCancer:Anorexia/Cachexia ガイド(PDF)
5) palliAGED:Tips for Nurses: Cachexia, Sarcopenia and Anorexia
6) 「看護実践における『食欲を引き出す援助』の概念分析」(J-STAGE)
7) The nursing contribution to nutritional care in cancer cachexia(Cambridge Core)
8) Nurses’ Knowledge in Relation to the Anorexia–Cachexia Syndrome(SAGE Journals)
【参考(学習用テキスト/解説資料/補助ソース)】
1) 大阪成蹊大学「食欲不振」テキスト(PDF)
2) NCCN関連スライド(education.nccn.org:可逆的原因是正などの解説)